Tendinopatia achillea: linee guida della Dutch Association of Sports Medicine

La tendinopatia achillea è un disturbo frequente negli atleti e nei soggetti sedentari. Negli atleti può essere conseguente a carichi esterni eccessivi; nei soggetti inattivi, il sovraccarico può essere conseguente a una capacità di carico molto bassa. I sintomi sono spesso persistenti nel lungo termine. L’esatta fisiopatologia è ancora sconosciuta; l’origine è probabilmente multifattoriale.
L’obiettivo di questo studio è stato sviluppare delle linee guida multidisciplinari ed evidence-based su fattori di rischio, diagnosi, imaging, trattamento, prognosi e prevenzione della tendinopatia achillea.
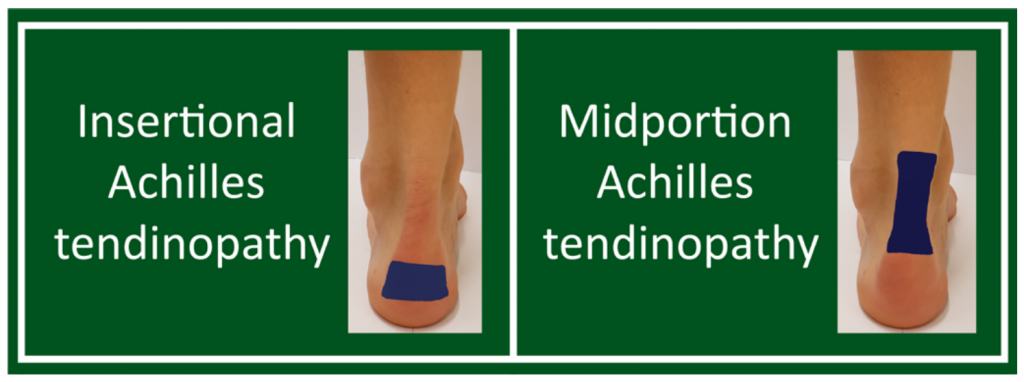
È stata definita tendinopatia inserzionale la condizione con sintomi localizzati nei primi 2 cm dell’inserzione del tendine di Achille sul calcagno. La tendinopatia inserzionale può essere associata a una prominenza del calcagno (morfologia di Haglund) e/o a una borsite retrocalcaneare. La tendinopatia della porzione media è stata definita come una condizione con sintomi localizzati ad una distanza maggiore di 2 cm rispetto all’inserzione distale. Distinguere queste due condizioni è importante per le differenze nella prognosi e nelle strategie di trattamento.
Chi è a rischio di sviluppare la tendinopatia achillea? Come prevenire questo disturbo?
L’insorgenza della tendinopatia achillea è in genere associata all’invecchiamento, al sovraccarico, a fattori biomeccanici e genetici, a specifici problemi di salute e all’uso di determinati farmaci. Purtroppo le conoscenze sui fattori modificabili e non modificabili e sull’efficacia delle strategie preventive sono attualmente ancora scarse. È importante educare i soggetti che iniziano un’attività sportiva o aumentano il carico di allenamento, soprattutto se hanno una storia di precedenti tendinopatie dell’arto inferiore, a 1) essere graduali nella gestione dei carichi, considerando tipo, frequenza e intensità dell’allenamento, 2) inserire esercizi di rinforzo muscolare del tricipite surale, con un dosaggio personalizzato e 3) evitare l’utilizzo di antibiotici fluorochinolonici se il quadro clinico permette antibiotici alternativi.
Come diagnosticare la tendinopatia achillea?
La tendinopatia achillea è in genere diagnosticata con l’esame clinico. L’imaging può essere utilizzato per confermare la diagnosi e per escludere altre cause di dolore nella regione posteriore di caviglia. È un disturbo associato a sovraccarico, ma può conseguire a disturbi sistemici. Individuare questi disturbi è importante per selezionare le strategie di trattamento più appropriate.
La diagnosi di tendinopatia della porzione media è basata sulla presenza di 1) sintomi localizzati nei 2-7 cm prossimali all’inserzione, 2) dolore tendineo correlato al carico, 3) ispessimento della porzione media del tendine (aspetto che potrebbe essere assente quando i sintomi sono presenti da poco tempo) e 4) dolore alla palpazione della porzione media del tendine.
La diagnosi della tendinopatia inserzionale è basata sulla presenza di 1) sintomi localizzati nella regione dell’inserzione del tendine, 2) dolore tendineo correlato al carico, 3) ispessimento del tendine nella regione dell’inserzione (aspetto che potrebbe essere assente quando i sintomi sono presenti da poco tempo) e 4) dolore alla palpazione dell’inserzione tendinea.
Le indagini strumentali sono necessarie se i sintomi non coincidono con i criteri diagnostici, se il recupero differisce da quello previsto o se è prevista la chirurgia.
Quale tipologia di indagine strumentale è raccomandata per valutare la tendinopatia achillea?
La diagnosi di tendinopatia achillea è clinica. Le indagini strumentali possono essere utilizzate se la diagnosi è incerta, per un andamento dei sintomi inaspettato o per preparare l’approccio chirurgico. Se l’imaging è considerato necessario, l’ecografia rappresenta l’indagine di prima scelta. La risonanza magnetica è da considerare se l’ecografia non è disponibile, se è presente una discordanza tra i risultati dell’ecografia e dell’esame clinico, se è sospettato un disturbo non evidenziabile con l’ecografia o se è prevista la chirurgia. In presenza di una tendinopatia inserzionale, le radiografie del calcagno (proiezione laterale) possono essere indicate per escludere alterazioni ossee.
Quali sono le caratteristiche della tendinopatia achillea nelle indagini strumentali?
Sono state descritte molte alterazioni evidenziabili con l’imaging nella tendinopatia achillea, ma non è chiaro quali di queste siano più frequenti nei pazienti con questo disturbo rispetto ai soggetti asintomatici. Quando sono utilizzate l’ecografia o la risonanza magnetica per la diagnosi di tendinopatia achillea, devono essere presenti almeno questi aspetti: aumento dello spessore anteroposteriore del tendine, alterazione della struttura tendinea e presenza di vascolarizzazione. In caso di radiografia del calcagno nella tendinopatia inserzionale, devono essere presenti anche calcificazioni all’inserzione del tendine.
Quali indagini strumentali hanno un valore prognostico?
Le indagini strumentali non devono essere eseguite per determinare la prognosi della tendinopatia achillea. È importante informare i pazienti che i risultati delle indagini strumentali che hanno eseguito non hanno un valore prognostico.
Quali strumenti sono i migliori per monitorare gli effetti del trattamento?
Il questionario VISA-A dovrebbe essere utilizzato per valutare il decorso della tendinopatia achillea. Le indagini strumentali non devono essere richieste per monitorare la risposta al trattamento e/o prevedere il decorso dei sintomi.
Quali sono le strategie di trattamento non chirurgiche più efficaci?
Il trattamento non chirurgico è in genere la prima scelta per la gestione della tendinopatia achillea. Il trattamento attivo è raccomandato. Il trattamento dovrebbe comprendere 1) educazione del paziente (spiegazione del disturbo, prognosi, educazione del dolore e valutazione dei fattori psicologici), 2) consigli sulla gestione del carico (sospensione temporanea delle attività provocative, sostituzione delle attività provocative con attività non provocative, incremento graduale del carico, utilizzo di una scala del dolore per monitorare i sintomi associati alle attività e modificare di conseguenza il livello di partecipazione).
Gli esercizi di rinforzo di gastrocnemio e soleo devono essere eseguiti per almeno 3 mesi. Per la tendinopatia inserzionale, è consigliato eseguire inizialmente gli esercizi su una superficie pianeggiante e non sullo scalino.
Altre strategie di trattamento devono essere considerate se non sono presenti miglioramenti dopo 3 mesi, come onde d’urto o altre strategie passive, iniezioni (lidocaina, PRP, acido ialuronico, etc.). Molta attenzione deve essere prestata all’utilizzo di farmaci antinfiammatori e infiltrazioni di cortisone).
La chirurgia è efficace?
La chirurgia può essere indicata nei pazienti che presentano un insuccesso con le strategie non chirurgiche. Deve essere presa in considerazione dopo almeno 6 mesi di trattamento attivo.
Qual è la prognosi nel lungo termine?
La maggior parte dei pazienti recupera, ma in alcuni casi (23%-37%) i sintomi persistono nel lungo termine nonostante il trattamento. La maggior parte degli atleti (85%) riprende l’attività sportiva, ma non è conosciuta la percentuale di chi ritorna allo sport al livello di performance precedente e completamente asintomatico. È importante informare i pazienti dell’impossibilità di definire una prognosi a lungo termine per l’assenza di fattori prognostici.
Come prevenire una ricaduta nei pazienti guariti?
Il ritorno completo alle attività è possibile solo dopo alcuni mesi di trattamento attivo. Un ritorno allo sport troppo veloce aumenta il rischio di ricadute. È importante ripristinare gradualmente la capacità di carico, soprattutto dopo un periodo prolungato di relativa inattività, e continuare ad eseguire gli esercizi di rinforzo muscolare anche dopo la risoluzione dei sintomi.
de Vos RJ, van der Vlist AC, Zwerver J, Meuffels DE, Smithuis F, van Ingen R, van der Giesen F, Visser E, Balemans A, Pols M, Veen N, den Ouden M, Weir A. Dutch multidisciplinary guideline on Achilles tendinopathy. Br J Sports Med. 2021 Jun 29:bjsports-2020-103867.
https://pubmed.ncbi.nlm.nih.gov/34187784/
Fisioterapista, MSc, OMPT
Passione Evidence-Based. Con la speranza di diventare un Fisioterapista migliore
https://samuelepassigli.wordpress.com/
https://orcid.org/0000-0003-2862-0116





Se hai domande, suggerimenti o riferimenti a studi scientifici interessanti, condividili qui!