Le 9 cose più interessanti che ho imparato nel 2013

Dopo aver letto l’interessante articolo “The top 10 things I learned in 2013” di Joseph Brence, ho deciso di scrivere anche io una sintesi di alcune cose interessanti che ho imparato nel 2013 (o forse negli anni precedenti, ma poco importa).
1. “Myofascial Pain and Dysfunction: The Trigger Point Manual”, di J. Travell e D. Simons: un perfetto esempio di medicina basata sulla pseudo evidenza.
Il libro, pubblicato nella prima versione nel 1983 (eh si, proprio 30 anni fa!), ha avuto un enorme successo in tutto il mondo. Ancora oggi continua a essere considerato la bibbia dei trigger point. La dottoressa Janet Travell e il dottor Simons hanno descritto i trigger point, il caratteristico dolore riferito e le tecniche di trattamento (in particolare, lo spray and stretch e il dry needling) attraverso stupende tavole anatomiche. Un intero capitolo di 61 pagine è dedicato alla descrizione dei fattori perpetuanti del dolore miofasciale e dei trigger point.
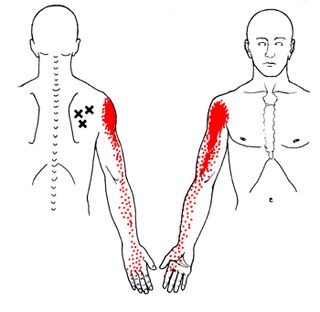
Purtroppo questo testo rappresenta un famoso esempio di medicina basata sulla pseudo evidenza (http://www.fmperplex.com/2013/02/14/travell-simons-and-cargo-cult-science/). La medicina basata sulla pseudo evidenza rappresenta affermazioni, definizioni e credenze prive di adeguati studi o basi scientifiche. La medicina basata sulla pseudo evidenza trova spesso casa nelle riviste scientifiche, dove il meccanismo delle citazioni trasforma le opinioni e le ipotesi in fatti; predilige i congressi, i corsi di formazione e Facebook.
Il libro “Myofascial Pain and Dysfunction: The Trigger Point Manual” rappresenta un insieme di opinioni e testimonianze, non di studi. Nessun trigger point descritto dagli autori è stato validato; idem per i trattamenti proposti. Nessuno studio ha dimostrato l’affidabilità dei criteri diagnostici proposti (http://www.ncbi.nlm.nih.gov/pubmed/19158550 e http://www.ncbi.nlm.nih.gov/pubmed/9060014). I fattori perpetuanti sono quasi tutti completamente errati. Inoltre, qualcuno ha mai trovato un trigger point o una bandelletta contratto nella zona descritta dagli autori? Infatti, sebbene Travell e Simons abbiano descritto con precisione i pattern di dolore riferito, esistono variazioni considerevoli tra gli individui (Dejung, 2003). Qualcuno ha mai trattato, nella pratica clinica, un trigger point con la tecnica dello spray and stretch con un risultato positivo?
Nonostante conservi gelosamente il testo in oggetto nella mia libreria, credo che sarà più opportuno leggere nel 2014 le pubblicazioni di altri autori, seppur con i rispettivi limiti, per approfondire la conoscenza dell’argomento e migliorare la pratica clinica quotidiana: Dommerholt, Fernandez-de-las-Penas, Dunning, Gerwin, Gröbli, etc.
2. Le 5 qualità che gli esperti hanno in comune
Il collega Erson Religioso III ha descritto in un editoriale le 5 qualità che gli esperti hanno in comune (http://www.themanualtherapist.com/2013/12/top-5-fridays-5-expert-qualities.html).

Cosa rende un collega esperto? L’età? L’esperienza? Le conoscenze di base? Tramite l’expertise e la propria opinione, il collega ha descritto 5 qualità:
1. Riconoscere i pattern disfunzionali: più pazienti trattiamo, più siamo in grado di riconoscere le caratteristiche comuni in determinati disturbi (ad esempio, una riduzione di rotazione interna nella sindrome da impingement subacromiale, una limitazione di movimento in tutti i piani in una vera spalla congelata, etc.). Naturalmente l’esperienza è acquisita con il tempo.
2. Nel tempo, gli esperti commettono degli errori: gli errori sono fondamentali, ci permettono di capire cosa funziona e cosa non funziona e come interagire con pazienti differenti in situazioni differenti.
3. Gli esperti imparano dagli errori: se non facciamo sempre la stessa cosa aspettando sempre lo stesso risultato (ovvero, se nella cassetta degli attrezzi non abbiamo solo un martello e vediamo di conseguenza sempre e solo chiodi), impariamo ad adattarci. Impariamo di più da ciò che non funziona e dalle reazioni avverse che non dai trattamenti che sembrano funzionare velocemente (ovvero, quando trattiamo i fast responders – quanto mi piace questa parola!).
4. Gli esperti hanno sempre un piano B: gli esperti sanno che possono fallire per molti motivi, ad esempio per un trattamento non impostato correttamente, per un’errata diagnosi funzionale o per una mancanza di compliance. Ma gli esperti possono utilizzare un approccio alternativo, se quello precedentemente utilizzato non ha funzionato.
5. Gli esperti hanno sempre un piano C: alcuni pazienti possono essere dei slow responder e, in alcuni casi, dei non responder. Potrebbero ad esempio non avere un disturbo muscoloscheletrico. In questi casi è fondamentale indirizzare ad un altro professionista.
3. La sfida delle tendinopatie!
Le tendinopatie sono molto frequenti e la gestione efficace di questo disturbo rappresenta per i professionisti sanitari una sfida continua. Alcune tendinopatie recuperano velocemente con approcci semplici, altre resistono a tutti i trattamenti. Spesso non abbiamo tempo sufficiente per ricercare le migliori evidenze nei molteplici database e nelle riviste; le evidenze disponibili sono tante – forse troppe! -, ma molte non rilevanti per la pratica clinica quotidiana quando applicate a pazienti eterogenei (i miei pazienti non sono un RCT!); la confidenza e la competenza nel valutare le evidenze sono purtroppo scarse nella nostra categoria. Spesso sentiamo la mancanza di un “ponte” tra le conoscenze che derivano dalla ricerca scientifica e dalle evidenze e la capacità di implementarle nella nostra pratica clinica quotidiana, migliorando di conseguenza il risultato dei nostri trattamenti (in termini di efficacia, efficenza, sicurezza, affidabilità, appropriatezza, etc.). La ricerca dovrebbe nascere da una collaborazione tra ricercatori e clinici (http://www.ncbi.nlm.nih.gov/pubmed/23584762)!

A marzo ho avuto la fortuna di conoscere Jill Cook. Il suo apporto alla comprensione e alla gestione delle tendinopatie è stato impressionante, naturalmente assieme al lavoro di altri autori come Bill Vicenzino, Håkan Alfredson, Craig Purdam e tanti altri. La Cook mi ha permesso di capire come le presentazioni eterogenee della patologia tendinea siano inquadrabili all’interno di un modello teorico, seppur con numerosi limiti. Questo modello (pathology continuum) descrive le fasi di passaggio da un tendine normale ad una patologia degenerativa (tendinite reattiva, fase di alterata riparazione, fase degenerativa), evidenziando in ogni momento quanto sia possibile invertire questo processo (http://www.ncbi.nlm.nih.gov/pubmed/18812414).
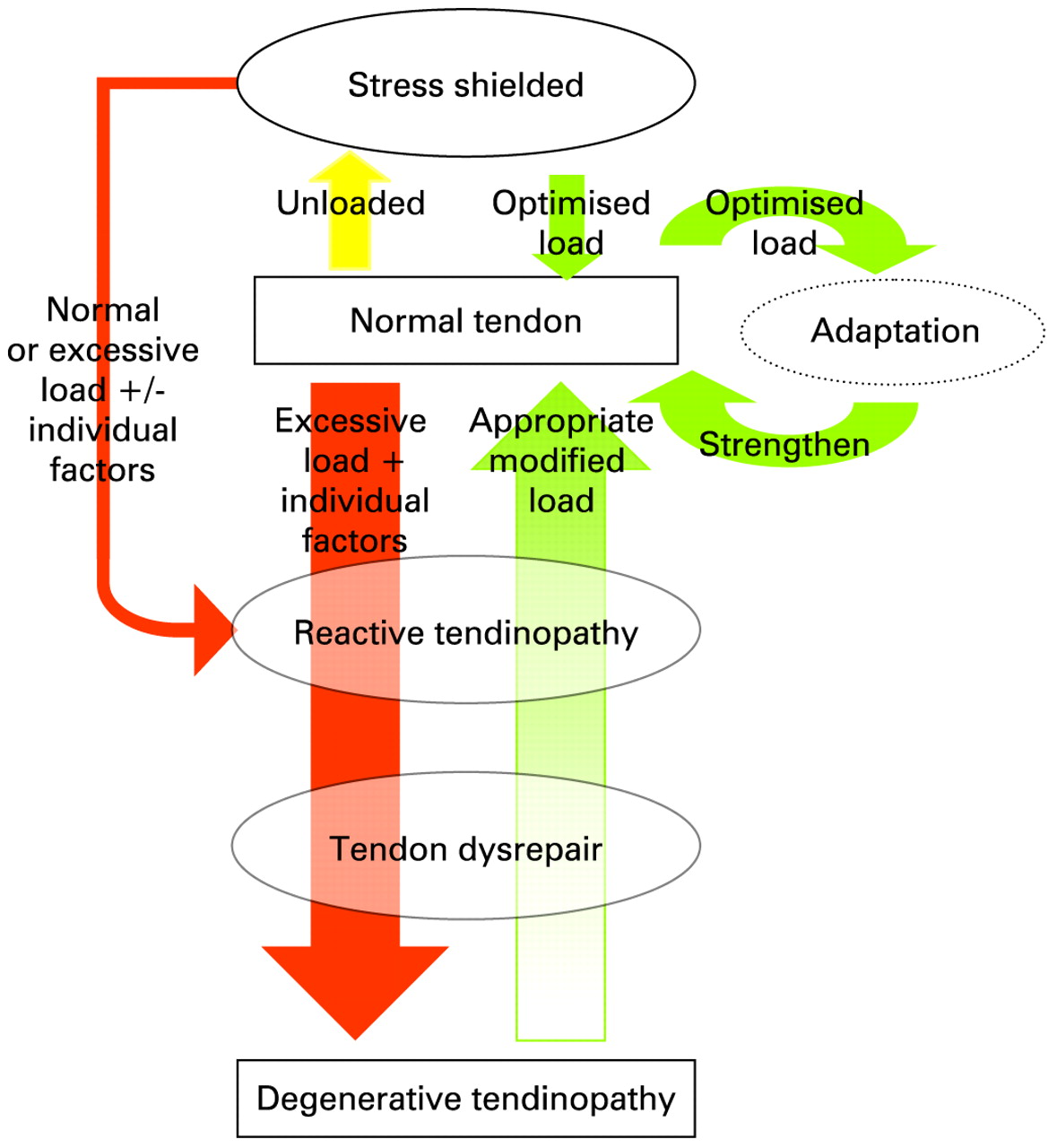
La pianificazione di un programma riabilitativo necessita di un complesso ed accurato ragionamento clinico. La patologia tendinea e la conseguente riabilitazione dipendono dal tendine interessato; dalla fase della patologia; dalla valutazione funzionale; dal livello di attività della persona; dai fattori contribuenti attraverso la catena cinetica; dalla comorbilità; etc. La letteratura recente conferma che la modalità di trattamento più appropriata è il carico adeguato, con particolare attenzione quindi alla progressione del carico funzionale. Gli esercizi terapeutici possono modificare la riorganizzazione della matrice e la sintesi del collagene, ridurre l’attività dei tenociti, migliorare la resistenza del tendine e ridurre il dolore.
Per approfondire la comprensione del collegamento tra dolore e patologia tendinea, consiglio l’ascolto di questo podcast:
La sfida delle tendinopatie continua ad essere difficile, ma comunque interessante e stimolante!
4. Il mito del vasto mediale obliquo
La gestione dei pazienti con sindrome dolorosa femororotulea è sempre stato uno degli argomenti che più mi ha affascinato. Probabilmente perché il primo corso dopo l’università è stato con Jenny McConnell; forse perché rappresenta uno dei pochi disturbi non autolimitanti che affrontiamo nella nostra pratica cinica. Mi sono sempre chiesto, come molti altri colleghi: “è necessario concentrarsi sull’attivazione e sul rinforzo del vasto mediale obliquo nei soggetti con sindrome dolorosa femororotulea?“. Con le conoscenze attuali, la risposta è sicuramente no. Scarse evidenze dimostrano la possibilità di rinforzare selettivamente il vasto mediale obliquo (http://www.ncbi.nlm.nih.gov/pubmed/19212898); inoltre, un tracking rotuleo laterale non è presente in tutti i pazienti con questo disturbo; non tutti i pazienti presentano un ritardo nell’onset del vasto mediale rispetto al vasto laterale (Chester, 2008; Toumi, 2013); le evidenze sulla presenza di atrofia e/o insufficienza del vasto mediale obliquo nei pazienti con dolore femororotuleo sono contrastanti (Callaghan, 2004); il blocco motorio del vasto mediale non determina un’alterazione della cinematica tipica dei soggetti con sindrome dolorosa femororotulea (Sheehan, 2012); infine, l’elettrostimolazione del quadricipite (Bily, 2008), l’utilizzo del biofeedback (Dursun, 2001) o la simultanea contrazione dei muscoli adduttori dell’anca (Song, 2009) non determinano ulteriori benefici all’esecuzione isolata di esercizi di rinforzo del quadricipite.

Ho cercato di determinare, ripercorrendo a ritroso i vari riferimenti bibliografici degli articoli più recenti, la nascita del vasto mediale obliquo. Così, per curiosità personale. Il vasto mediale obliquo è relativamente giovane. Nasce infatti nel 1968 (siamo figli della stessa generazione!) grazie a Lieb e Perry (http://www.ncbi.nlm.nih.gov/pubmed/5722849) che osservarono in uno dei sei cadaveri studiati (1 di 6, 1 di 6, 1 di 6!!!!!!!!!!!!!) la presenza di un setto fasciale che divideva il vasto mediale in due porzioni, denominate di conseguenza vasto mediale lungo e vasto mediale obliquo. Uno studio successivo condotto da Hubbard et al. nel 1997 su 374 (374, non 6!!!!!!) cadaveri ha evidenziato come il vasto mediale obliquo non rappresenti una struttura anatomica separata rispetto al vasto mediale lungo (http://www.ncbi.nlm.nih.gov/pubmed/9294658), risultati confermati dalla review di Smith pubblicata su Clinical Anatomy nel 2009 (http://www.ncbi.nlm.nih.gov/pubmed/19090000).
Anche la maggiore attivazione del vasto mediale negli ultimi gradi di estensione rappresenta un esempio classico di medicina basata sulle pseudo evidenze. L’affermazione risale a Ernest Nicoll, pubblicata in un articolo nel British Medical Journal nel 1943. Opinione di esperto che, mediante il meccanismo delle citazioni, negli anni si è trasformata da ipotesi a fatto. E io come tanti, negli anni, ho continuato a proporre esercizi di rinforzo negli ultimi 30° ai pazienti con dolore femororotuleo, nonostante già da molti anni (Steinkamp, 1993) si sapesse che lo stress articolare femororotuleo è maggiore tra i 90 e i 45° negli esercizi non in carico!
Negli ultimi 15 anni, grazie anche ai lavori di Christopher Powers, l’attenzione si è spostata dalla valutazione e trattamento dei fattori locali (deficit del vasto mediale in primis) alla comprensione dei fattori globali (fattori prossimali e fattori distali). Anche in questo caso dobbiamo comunque ricordarci di non essere vittime delle mode e che spesso, come ripete sempre Joshua Cleland, un approccio multimodale è necessario. Ma, dato che la durata dei sintomi e un punteggio basso nella scala AKP rappresentano i principali fattori predittivi di un outcome scarso nel lungo termine, impegniamoci per una gestione precoce con interventi di efficacia dimostrata per migliorare la prognosi dei nostri pazienti.
5. Prevenzione e riabilitazione delle lesioni degli hamstring
Le lesioni degli hamstring rappresentano l’infortunio più frequente negli sport con corsa ad alta velocità. Ma, nonostante una letteratura sempre in crescita e l’attenzione di molte figure professionali, nello sport professionistico non c’è stata una riduzione significativa di queste lesioni. Le lesioni degli hamstring sono eterogenee, la prognosi difficile da prevedere e non esiste un consenso su quali criteri adottare per un rientro sicuro alle competizioni (https://www.fisiobrain.com/web/2013/lesioni-ricorrenti-hamstring).
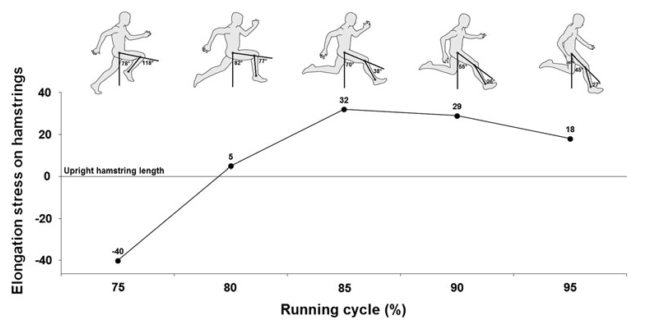
Le lesioni muscolari degli hamstring occorrono principalmente nella fase terminale di oscillazione (e in alcuni casi all’inizio della fase di appoggio), dove si verifica lo stress maggiore in elongazione degli hamstring. Tale fase è caratterizzata da una flessione di anca e una estensione di ginocchio (https://www.fisiobrain.com/web/2013/esercizi-per-la-prevenzione-delle-lesioni-muscolari-degli-hamstring). Di conseguenza, se l’obiettivo dei programmi preventivi è rinforzare gli hamstring per resistere alle sollecitazioni in elongazione, perché la maggior parte degli esercizi eccentrici sono effettuati nei protocolli proposti con l’anca in posizione neutra o con il ginocchio in flessione? Un esempio? Il nordic hamstring eccentric exercise: lo stress in elongazione degli hamstring è quasi inesistente: l’esercizio inizia con il ginocchio in flessione e a 0° di flessione di anca. Alla fine del movimento, il ginocchio è nel migliore dei casi a 0°, ma l’anca rimane a 0°. Inoltre, siamo sinceri, quanti atleti sono in grado di effettuare correttamente questo esercizio nell’intera escursione articolare?
La prevenzione e la riabilitazione delle lesioni degli hamstring dovrebbero avere basi solide costruite su un’approfondita conoscenza della biomeccanica della corsa, e non essere basate su ciò che è sempre stato fatto (“Se utilizziamo sempre gli stessi ingredienti, mangeremo sempre la stessa minestra”, mi aveva insegnato Aina al corso McKenzie nel 1999). Purtroppo, ad oggi un esercizio ottimale non esiste, ma auspico che la ricerca prenda in considerazione questi aspetti.
6. Scoperto un nuovo legamento nel ginocchio!
Nei mesi di ottobre e novembre una notizia è comparsa in moltissimi siti web, anche autorevoli, e in molti gruppi su Facebook, meno autorevoli: la scoperta di un nuovo legamento nel ginocchio da parte di un gruppo di ricercatori belgi (per il dovere di cronoca, Claes, Vereecke, Maes, Victor, Verdonk e Bellemans) (https://www.fisiobrain.com/web/2013/legamento-anterolaterale-del-ginocchio).
Impressionante, soprattutto se pensiamo a quanti interventi chirurgici alle ginocchi sono effettuati ogni giorno. Ma ancora più impressionante è che lo stesso legamento, il legamento anterolaterale di ginocchio, era stato descritto per la prima volta nel 1879 dal Paul Segond come una banda fibrosa e resistente con la funzione di limitare un’eccessiva rotazione interna. Ma ancora più impressionante è che sia stato successivamente nuovamente scoperto da Jack Hughston nel 1970 e descritto come legamento capsulare laterale, intimamente connesso al menisco e diviso nelle porzioni meniscofemorale e meniscotibiale. Di nuovo scoperto nel 2012 da Vincent et al. durante gli interventi di artroprotesi di ginocchio che hanno descritto la presenza di una consistente struttura legamentosa nella regione laterale di ginocchio, connessa al condilo femorale laterale, al menisco laterale e al piatto tibiale laterale, denominandola legamento anterolaterale (http://www.ncbi.nlm.nih.gov/pubmed/21717216).
Per ora, nonostante la notorietà che il legamento anterolaterale del ginocchio ha guadagnato nel terzo trimestre del 2013, posso dimenticarlo o inserirlo nella lista delle particolarità anatomiche inutili. In attesa naturalmente che sia di nuovo scoperto.
7. Rigenerazione del tendine del semitendinoso dopo prelievo per la ricostruzione del legamento crociato anteriore
Nella mia pratica clinica ho frequentemente in trattamento soggetti, sportivi e non, operati di ricostruzione del legamento crociato anteriore con prelievo del tendine del muscolo semitendinoso. Tra le domande ricorrenti da parte dei pazienti, una è la seguente: “Ma ora che mi hanno tolto un tendine, che fine farà il muscolo?“.
La rigenerazione del tendine del semitendinoso dopo prelievo per la ricostruzione del legamento crociato anteriore è stata descritta per la prima volta da Cross nel 1992. In seguito, numerosi studi hanno esaminato le caratteristiche anatomiche (http://www.ncbi.nlm.nih.gov/pubmed/16525795) e funzionali del tendine rigenerato e le conseguenti implicazioni cliniche. La risonanza magnetica e la sonografia sono state spesso impiegate per descrivere l’inserzione e la morfologia del neotendine e il processo di rigenerazione. In genere, il neotendine si inserisce prossimalmente e medialmente rispetto alla zampa d’oca, con un’inserzione a ventaglio sulla fascia poplitea (https://www.fisiobrain.com/web/2012/assessment-semitendinosus-gracilis-tendons-harvest-acl-reconstruction).
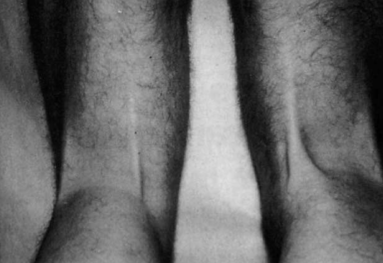
Le differenze tra il tendine rigenerato e il controlaterale sono spesso apprezzabili all’esame fisico. Il processo di rigenerazione tendinea è caratterizzato da tre fasi: edema/ematoma, formazione di tessuto fibroso, neotendine. Questo processo richiede circa 18 mesi, al termine del quale il neotendine è simile al tendine normale per struttura e composizione, anche se alcune regioni continuano ad essere fibrotiche (aspetto che impedisce l’impiego del neotendine come prelievo in caso di chirurgia di revisione). Il neotendine ripristina la funzionalità del complesso muscolotendineo, anche se la differente inserzione e la retrazione del ventre muscolare modificano la forza in flessione (soprattutto negli ultimi gradi) e in rotazione interna del ginocchio, anche se non è chiaro se queste modificazioni siano clinicamente rilevanti negli atleti (https://www.fisiobrain.com/web/2013/rigenerazione-del-tendine-del-semitendinoso-dopo-prelievo-per-la-ricostruzione-del-legamento-crociato-anteriore).
È importante ricordare che, sebbene la rigenerazione avvenga in un elevatissimo numero di pazienti, in alcuni presenta un fallimento; ciò può determinare un outcome peggiore.
8. Anatomia topografica di Pernkopf
Il “Topographical Anatomy of Man” (Topographische Anatomie des Menschen) di Eduard Pernkopf è considerato un’opera unica tra gli atlanti di anatomia, forse la più importante per la comunità medica e scientifica dalla pubblicazione del “De humani corporis fabrica” di Vesalio (1542), perfetta sintesi di rigore scientifico e bellezza artistica.
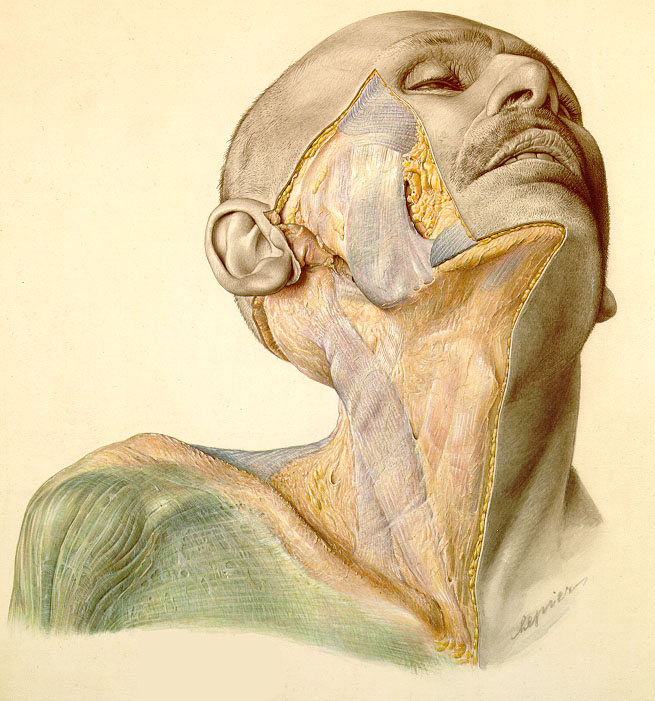
Eduard Pernkopf, nato in Austria nel 1888 e laureato in medicina nel 1912, diviene direttore dell’Istituto di Anatomia di Vienna nel 1933. Nello stesso anno si iscrive al partito Nazista, di cui diventa un membro molto attivo.
L’atlante di anatomia topografica di Pernkopf fu completato nel 1943. Gli artisti viennesi, tutti membri del partito Nazista (Erich Lepier, Franze Batke e Karl Endtresser firmavano i disegni con una svastica o altre icone naziste), impiegarono circa trenta anni per completare le oltre 800 tavole anatomiche a colori. Pernkopf fu molto attento affinché i colori dei disegni delle dissezioni fossero identici ai tessuti vivi; il risultato è stata la creazione delle più belle illustrazioni anatomiche a colori di tutti i tempi (http://streetanatomy.com/2007/04/01/the-pernkopf-anatomy-atlas-tainted-beauty/).
L’opera di Pernkopf rappresenta però un esempio di conflitto tra il principio di libertà di informazione e gli standard etici della ricerca scientifica che implicano l’uso di dati acquisiti tramite esperimenti immorali e disonorevoli (http://www.ncbi.nlm.nih.gov/pmc/articles/PMC31704/). Questo conflitto è stato portato all’attenzione della comunità scientifica nel 1995, quando un articolo pubblicato in Annals of Internal Medicine, anche se basato su speculazioni ed evidenze indirete, rivelò che l’Università di Vienna, dopo Pernkopf lavorava, riceveva i cadaveri dei prigionieri giustiziati durante l’olocausto. Più di 1300 cadaveri di persone assassinate dai nazisti, compresi bambini, sarebbero stati utilizzati per la creazione dell’atlante di anatomia, naturalmente senza il consenso delle vittime o dei loro familiari.
Pernkopf è morto in seguito ad un ictus nel 1955, prima di completare la quarta edizione.
9. La passione per la fisioterapia esiste ancora!
Credo che sia normale affrontare momenti in cui, seduto nel proprio studio, è spontaneo chiedersi: “Avrò scelto la professione giusta per me?“. Dubbio che nasce a volte per la presenza di insuccessi, di non responder consecutivi, dalla presenza di persone che sembrano vivere per screditare il lavoro di anni, etc. Ma fortunatamente si creano o diamo vita a situazioni che costituiscono energia allo stato puro per lo spirito e per il morale. Il VI° Congresso di FisioBrain, “Esperienze cliniche nel trattamento dei disturbi neuromuscoloscheletrici” del 5 ottobre 2013 ha rappresentato uno di questi momenti. Ho avuto il piacere e la fortuna di incontrare nuovi e vecchi amici, condividendo emozioni, dubbi, risate, curiosità e domande. Felice di aver condiviso, ancora una volta la Passione per la nostra professione.

E, tra tutti gli amici, ringrazio in particolare Lisa Nicolini (la persona a cui va tutto il mio amore), Marco Briganti, Pietro Capacci, Marco Ferrelli, Andrea Raschi, Emanuele Tortoli, Antonio Poser, Giuseppe Giovannico, Beppe Plebani, Diego Ristori, Giulia Acciai e Emiliano Ceccherini per sopportare il mio brutto carattere e per alimentare sempre la mia voglia di ragionar di fisioterapia e, in particolare, di terapia manuale.
Ringrazio inoltre anche altre 3 persone che nel 2013 hanno modificato profondamente la mia pratica clinica: Francisco Neto, James Dunning e Joshua Cleland.
Buon 2014 a tutti!
Fisioterapista, MSc, OMPT
Passione Evidence-Based. Con la speranza di diventare un Fisioterapista migliore
https://samuelepassigli.wordpress.com/
https://orcid.org/0000-0003-2862-0116





Samuele Passigli
E voi cosa avete imparato nel 2013?