Cambiamenti correlati all’età nell’esame obiettivo neurologico e nella ‘sensory nerve amplitude’ nella popolazione generale: l’invecchiamento del sistema nervoso periferico
L’esame obiettivo neurologico (EON) è uno strumento fondamentale nella pratica clinica dei fisioterapisti, sia per individuare che per monitorare eventuali deficit neurologici che possono sottendere o contribuire a mantenere manifestazioni cliniche molto diverse tra loro.
Lo studio in esame è stato condotto per determinare quali siano i reperti fisiologici all’EON e alle valutazioni strumentali della velocità di conduzione nervosa, e come questi si modifichino con il passare dell’età, con l’obiettivo di capire quanto si può fare affidamento su di essi nella diagnosi e nel monitoraggio della Polineuropatia Assonale Cronica (Chronic Axonal Polineuropathy – CAP).
La popolazione dello studio è stata derivata dal Rotterdam Study, un’iniziativa pluridecennale avente come oggetto di studio la salute degli individui con più di 40 anni e, in particolare, le condizioni croniche. Lo studio viene condotto dal 1990 e, a partire dal 2013, i partecipanti vengono valutati per la presenza di CAP. Nello studio in analisi, sono stati inclusi 4179 partecipanti.
I partecipanti sono stati valutati per la presenza di polineuropatia attraverso un questionario relativo ai sintomi (composto da 12 domande, di cui almeno 3 dovevano avere risposta positiva), EON (valutazione della sensibilità superficiale distalmente al ginocchio e pallestesica a livello dell’alluce, riflesso achilleo e patellare e forza dei muscoli flessori dorsali dell’articolazione tibiotarsica; almeno due di queste valutazioni dovevano essere alterate) e uno studio della conduzione nervosa (potenziali d’azione sensitivi a livello del nervo surale – SNAP). I partecipanti, sulla base delle valutazioni effettuate, sono stati classificati in:
- assenza di polineuropatia (nessuna delle 3 componenti della valutazione indicativa per la presenza di polineuropatia);
- possibile polineuropatia (al massimo un reperto anormale, all’interno di una delle tre componenti della valutazione);
- probabile polineuropatia (almeno due reperti anormali, in meno di tre componenti della valutazione);
- polineuropatia definita (tutte e 3 le componenti della valutazione indicative per la presenza di polineuropatia).
Le prime due classi sono state considerate come popolazione sana, e, su di loro, sono stati valutati gli effetti dell’invecchiamento sul Sistema Nervoso Periferico (SNP).
L’età media dei partecipanti inclusi era di 64,5 anni (+-12,7), di cui il 54,9% erano di sesso femminile. Di questi, 178 sono stati classificati nel gruppo “polineuropatia definita” e 221 in quello “probabile neuropatia”. Decisamente più numerosi sono stati gli altri due gruppi: 798 partecipanti rientravano nei criteri per “possibile neuropatia” e 2982 in quelli di “assenza di polineuropatia”.
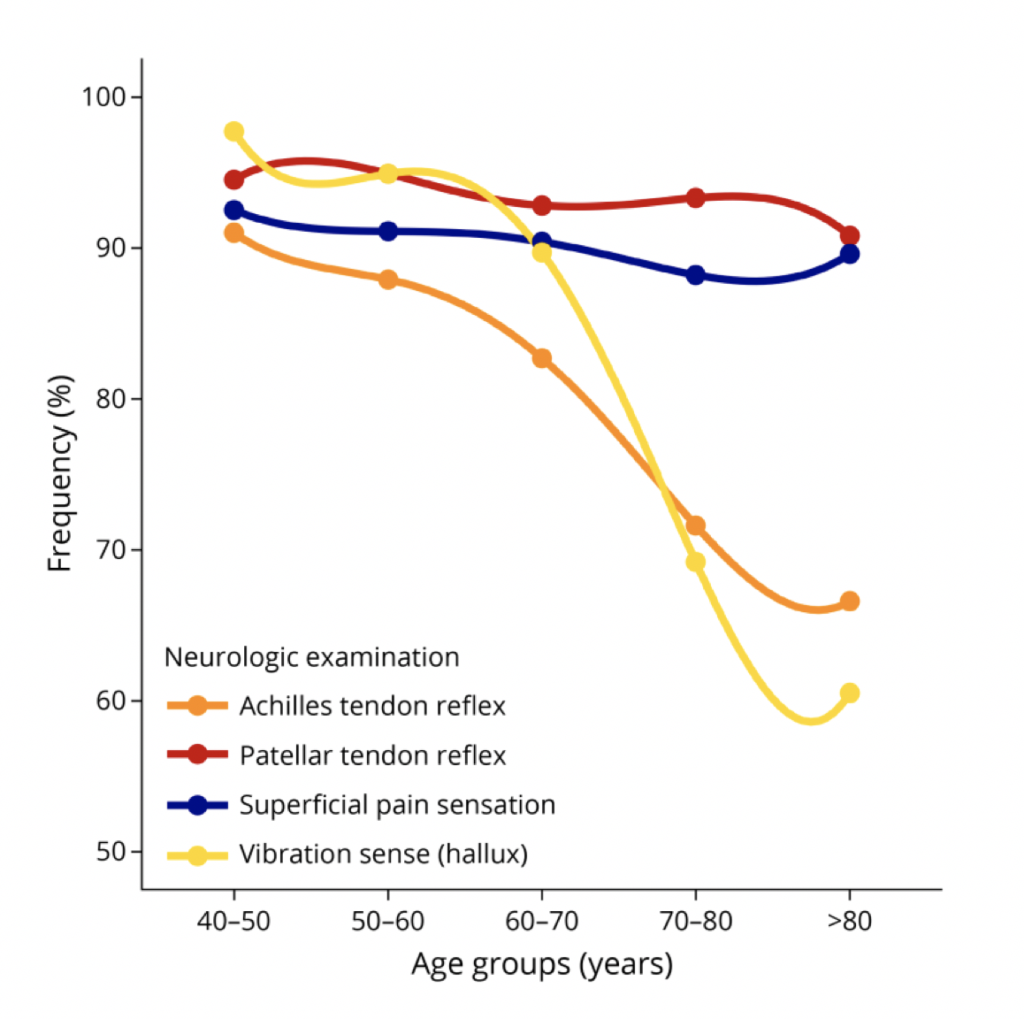
All’interno della popolazione sana, i risultati dell’esame neurologico si modificavano con il passare dell’età, specialmente dopo i 60 anni, e, in particolare, si osservavano peggioramenti più marcati per quanto riguarda il riflesso achilleo e la sensibilità pallestesica a livello dell’alluce, mentre la sensibilità superficiale e il riflesso patellare tendevano a mantenersi maggiormente costanti. Non sono invece state rinvenute differenze tra i sessi.
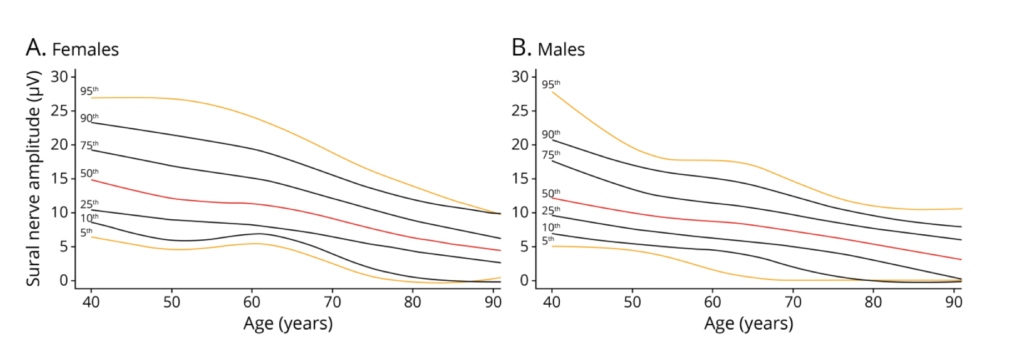
Parallelamente a ciò, un andamento simile è stato individuato negli SNAP: la loro ampiezza si andava gradualmente riducendo con il passare dell’età, con una lieve accelerazione dopo i 65 anni, specialmente nel sesso femminile, anche se i valori assoluti degli SNAP erano generalmente minori tra i maschi. Oltre i 60 anni, era più frequente il riscontro di ampiezze non registrabili.
L’analisi della sensibilità, effettuata per capire se l’inclusione di individui con possibile neuropatia potesse aver falsato i risultati, ha evidenziato come questo non sia avvenuto, se non in maniera minima.
Sarebbe opportuno quindi contestualizzare gli esiti di EON e dei test di conduzione nervosa in maniera simile a quanto già viene fatto con la diagnostica per immagini, ovvero ricercando manifestazioni cliniche del presunto deficit individuato, nell’ambito di un ragionamento clinico completo e basato sul paziente e sulle sue peculiarità.
Taams NE, Drenthen J, Hanewinckel R, Ikram MA, van Doorn PA. Age-Related Changes in Neurologic Examination and Sensory Nerve Amplitude in the General Population: Aging of the Peripheral Nervous System. Neurology. 2023 Sep 26;101(13):e1351-e1358.
https://pubmed.ncbi.nlm.nih.gov/37541844/
Fisioterapista, OMPT





Se hai domande, suggerimenti o riferimenti a studi scientifici interessanti, condividili qui!